Язвенная болезнь – формирование на внутренней поверхности желудка плохо заживающего дефекта, размер которого может достигать трех см и более. Отличается рецидивирующим течением. Обострения возникают осенью и весной, обычно при несоблюдении пациентом лечебно-профилактического режима. Симптомы и проявления язвы желудка напрямую зависят от размеров патологического очага и наличия сопутствующих заболеваний.
Язва желудка: причины возникновения
В норме желудок человека постоянно подвергается воздействию факторов агрессии, таких как соляная кислота, содержащаяся в желудочном соке, воздействие пищеварительных ферментов, изменение скорости эвакуации пищи, травматизация слизистой оболочки твердыми частицами продуктов. В некоторых случаях возможен рефлюкс желчи в желудок (несостоятельность гастродуоденального сфинктера), что также может считаться фактором агрессии.
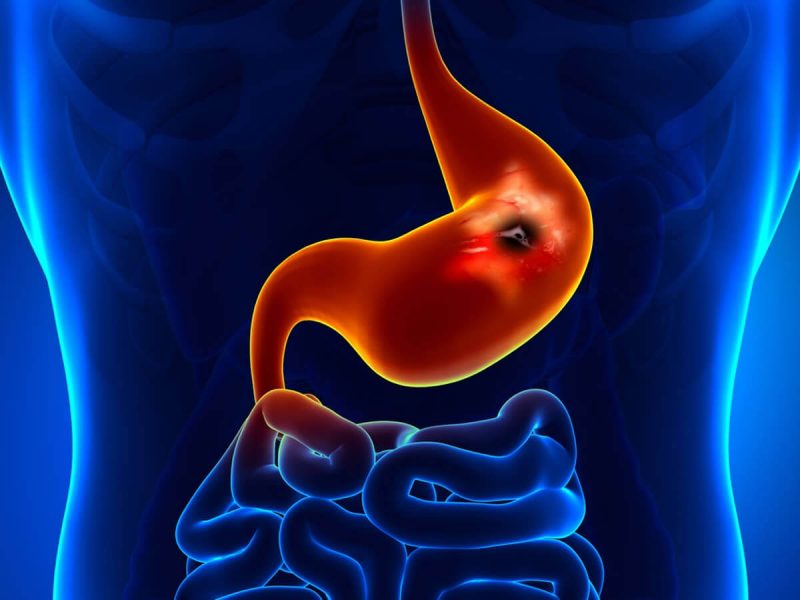
Негативное влияние приведенных выше факторов полностью компенсировано. Ткани желудка защищены слизью, не позволяющей агрессивным средам контактировать со слизистой оболочкой. Сама слизистая имеет определенные особенности строения (в том числе обширную капиллярную сеть), которые ускоряют ее регенерацию при поражении кислотами и пищеварительными ферментами.
В основе развития язвенной болезни лежит нарушение баланса между патогенетическими и защитными факторами.
Подобное может происходить при следующих обстоятельствах:
- психологический дистресс;
- наследственная предрасположенность (0 (I) группа крови):
- курение табака;
- употребление крепкого кофе;
- употребление крепкого алкоголя в больших количествах;
- мужской пол;
- нарушение режима питания (еда «всухомятку», быстрые перекусы на ходу, длительное голодание);
- хронический гастрит;
- длительное использование таких лекарственных средств, как гормоны, НПВП, резерпин.
Еще одним фактором развития язвенного дефекта считаются пилорические бактерии, приводящие к повышению агрессивности желудочного сока и ослаблению защитных свойств слизистой оболочки. При этом в ученом мире до сих пор не стихают споры относительно того, насколько важную роль в патогенетическом процессе играют указанные микроорганизмы.
На заметку: согласно данным официальных исследований, бактерии вида «Helicobacter pylori» обнаруживаются в патологическом очаге у 85% больных, страдающих язвой желудка и у 90% больных, имеющих язвенный дефект двенадцатиперстной кишки.
Классификация заболевания
Классификация язвенной болезни желудка в соответствии с МКБ-10 производится по характеру ее течения и наличию тех или иных осложнений (кровотечение, прободение). Общий код патологии – К-25. Также существует ряд отдельных классификаций, основанных на наличии определенных признаков:
Таблица классификации язвенной болезни желудка
| Вид классификации | Дифференциальные признаки |
|---|---|
| Расположение | •антральная; •антро-пилорическая; •фундальная. |
| Тяжесть | •легкая; •средняя; •тяжелая. |
| Течение | •первичная; •постоянные рецидивы; •редкие рецидивы; •частые рецидивы. |
| Патологическая анатомия | •свежий дефект; •ремиссия; •начало эпителизации; •заживление. |
| Наличие пилорической флоры | •есть; •нет. |
| Фаза | •обострение; •неполная ремиссия; •полная ремиссия. |
| Осложнения | •кровоточащая; •прободная; •малигнизированная; •стеноз и прочее. |
При постановке клинического диагноза использовать все виды классификации не нужно. Как правило, запись в истории болезни затрагивает локализацию, фазу и течение патологического процесса. При проведении соответствующего исследования указывается информация о наличии или отсутствии HP.
Симптомы и признаки язвы желудка
Основные признаки язвы желудка складываются из двух синдромов: болевого и диспепсического. Болевой синдром возникает при обострении болезни. Ощущения локализуются в верхней половине живота, подложечной и эпигастральной области. При отсутствии осложнений у половины пациентов боль имеет слабовыраженный характер, у трети больных синдром выражен резко. Оставшееся количество страдающих язвой людей испытывают боли средней интенсивности, усиливающиеся после физической нагрузки или погрешностей в диете. Уменьшение болезненности достигается путем приема антисекреторных лекарственных средств (омез, ранитидин, фамотидин).
Диспепсический синдром выражается в форме следующего симптомокомплекса:
- тошнота;
- рвота, приносящая облегчение и возникающая на высоте болевых ощущений;
- упорная изжога, развивающаяся через 1,5-3 часа после еды;
- вздутие живота;
- запоры;
- отрыжка.
Следует помнить, что полная клиническая картина развивается далеко не у всех пациентов. Так, рефлюкс желудочного содержимого в пищевод отмечают у 80% больных, диарея встречается не чаще, чем в 30-40% случаев. Все вышеописанные признаки одновременно возникают только в первые дни обострения.
Диагностика
Постановка диагноза производится на основании клинической картины и инвазивных методов обследования. При наличии описанных признаков болезни врач назначает фиброгастродуоденоскопию и биопсию тканей патологического очага. С помощью этих методик производится изучение глубины и поперечных размеров язвы, а также устанавливается факт его бактериального обсеменения.
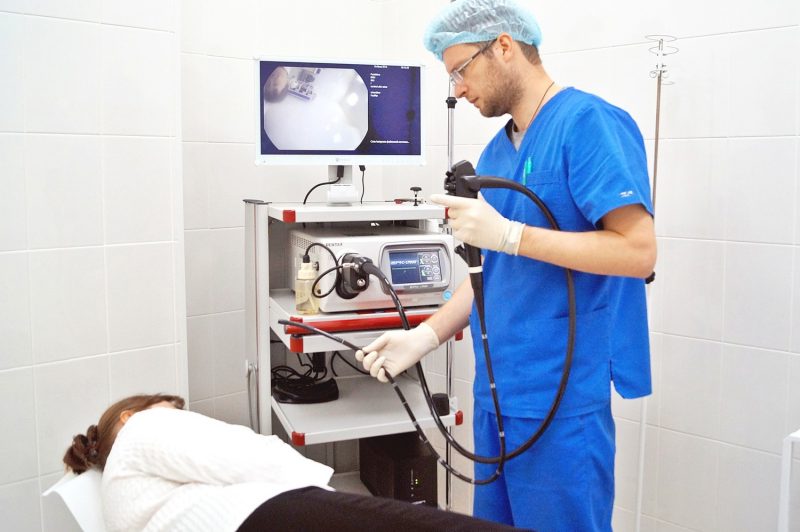
Фиброгастродуоденоскопия – метод исследования, основанный на введении в желудок и двенадцатиперстную кишку гастроскопа с установленной на конце лампой и видеокамерой. Процедура позволяет визуально осмотреть патологический очаг, произвести забор тканей (биописия) для исследования на наличие микрофлоры, произвести гемостаз, если у больного обнаруживаются признаки кровотечения.
Лабораторная диагностика не имеет решающего значения. Она носит вспомогательный характер. При исследовании крови у больных с неосложненной язвой отмечается некоторое повышение уровня гемоглобина и эритроцитов, незначительный лимфоцитоз. Исследование желудочного сока позволяет установить факт увеличения или уменьшения его кислотности. Количество обоих вариантов патологии встречается с одинаковой частотой.
Стадии язвенной болезни
Как было сказано выше, язвенная болезнь может иметь три стадии течения: обострение, неполная ремиссия и полная ремиссия. При благоприятном течении обострение и ремиссия чередуются между собой на протяжении всей жизни больного. Однако в отдельных случаях ход заболевания может изменяться.
Язва, протекающая без осложнений
При неосложненной язве ее внешние проявления могут отсутствовать от нескольких месяцев до нескольких лет. Последний вариант является наиболее благоприятным для больного, однако в большинстве случаев заболевание обостряется 1-2 раза в год (осень и весна). Длительность рассматриваемой стадии составляет 3-5 недель при должном лечении и 4-8 недель без необходимой терапии.
На заметку: известна бессимптомная форма язвенной болезни, которая протекает на фоне полного отсутствия значимых клинических признаков. При жизни больного язва не диагностируется примерно в 24% случаев.
Проявление осложненной формы
К числу осложнений язвенной болезни относят:
- перфорацию;
- пенетрацию;
- перивисцерит;
- малигнизацию;
- стеноз привратника;
- кровотечение.
Прободная язва (перфорированная) характеризуется быстрым усилением боли до уровня нестерпимой. При отсутствии хирургической помощи в течение нескольких часов развивается перитонит. Кровотечение приводит к рвоте «кофейной гущей» (кровь, преобразованная в солянокислый гематин) и стулу по типу мелены (черные дегтеобразные каловые массы).
Симптомы пенетрации обычно ограничиваются некоторым усилением болевого синдрома, что редко наводит врача на мысль о возникшем дефекте. Признаки перивисцирита обусловлены функцией и особенностями иннервации пораженного органа. Стеноз привратника приводит к рвоте пищей, съеденной накануне, и появлении отрыжки с запахом тухлого яйца. Малигнизированная язва не имеет специфических симптомов.
Третья стадия: особые формы протекания
Третьей стадией заболевания считается этап ремиссии. При классическом течении болезни у пациента полностью отсутствуют ее клинические признаки. Однако существуют особые формы патологии, когда симптоматика не исчезает полностью даже на ремиссионной стадии. К их числу относят пилорические и внелуковичные язвы, а также множественные очаги патологии и участки поражения размером более 30 мм (гигантские язвы).
Прободная язва желудка
Прободная язва – наиболее частое и тяжелое осложнение рассматриваемой болезни. Его суть заключается в сквозном повреждении стенки желудка и попадании желудочного содержимого в брюшную полость. Результат этого – токсико-химический перитонит (острое воспаление брюшины – оболочки, выстилающей брюшную полость). Помимо сказанного, прободение обычно сопровождается повреждением кровеносных сосудов и обильным кровотечением, что ставит больного под угрозу развития геморрагического шока.
Лечение прободных язв – удел хирургов. Терапевтические методики не позволяют спасти жизнь пациента. Поэтому при возникновении резких болей в животе у пациента, страдающего язвенной болезнью, его следует немедленно транспортировать в профильное лечебно-профилактическое учреждение. Использование народных и терапевтических способов коррекции состояния в подобных ситуациях недопустимо.
Диета при заболевании

Диета при язве желудка зависит от стадии течения болезни. В первые дни обострения (1-10 день) применяют стол №1а, с 10-го по 20-й день следует использовать диету №16. Далее больной может питаться в соответствии с общими принципами щадящего питания.
| 1-10 день | 10-20 день | Питание при ремиссии | |
| Особенности питания | Жидкие каши, паровые омлеты, слизистые супы, кисели. | Подсушенный хлеб, печенье, сухой бисквит, протертые супы, свежий творог | Полноценное сбалансированное питание |
| Содержание белков, жиров и углеводов | Углеводы – до 200 г/сут; Белки – до 100 г/сут; Жиры – до 90 г/сут. |
Углеводы – до 400 г/сут; Белки – до 100 г/сут; Жиры – до 90 г/сут. |
Углеводы – до 400 г/сут; Белки – до 100 г/сут; Жиры – до 90 г/сут. |
| Ограничения в питании | Спиртное, острое, соленое, кислое, горячее, холодное, твердая пища. | Спиртное, острое, соленое, кислое, чрезмерно горячее или холодное. | Спиртное, острое, соленое, кислое, чрезмерно горячее или холодное. |
В целом, язва желудка является управляемым заболеванием. При своевременной медицинской помощи оно не представляет непосредственной угрозы жизни больного. Именно поэтому пациенты и их родственники должны знать, какие признаки свидетельствуют о развитии обострений или осложнений патологического процесса, а также какие погрешности в питании могут стать их причиной. При возникновении первых симптомов ухудшения состояния следует обратиться за помощью к врачу.






